有毒动植物,是指本身含有天然毒素或有毒物质,或在一定条件下能产生有毒成分的动植物,其中部分是日常食物,部分极易与日常食物混淆,人群如大量进食含有有毒物质而未经妥善处理的日常食用性动植物,或误食含有天然毒素的非食用性动植物,可能会危害健康,引致食物中毒,更甚者造成死亡。
据历年统计数据显示,有毒动植物是仅次于微生物位列第二的食物中毒致病因子,但却是造成食物中毒者死亡的主要原因。有毒动植物食物中毒具有季节性和地区性明显、散发性和偶然性较大、潜伏期短且病死率高等特点。
常见的有毒动物包括河豚鱼、鲐鱼、珊瑚鱼、有毒贝类及蟾蜍等;有毒植物包括毒蕈、大茶药、曼陀罗、发芽土豆、四季豆、面豆、白果、苦杏仁、木薯、鲜黄花菜、桐油果等。其中,含有天然毒素的动植物包括河豚鱼、蟾蜍、毒蕈、大茶药、曼陀罗、桐油果等;在一定条件下产生大量有毒成分的动植物包括鲐鱼、珊瑚鱼、麻痹性贝类、发芽土豆等;本身含有有毒物质、在加工过程中不能破坏或有效去除而导致中毒的动植物包括四季豆、面豆、白果、苦杏仁、木薯、鲜黄花菜等。
不同的季节,可能有不同的有毒动植物带来不同程度的健康风险,通常有毒动物性食物中毒在每年第一季度多发,有毒植物性食物中毒则每年第二、三季度多发。因此,谨慎辨识、妥善处理、杜绝误食、科学急救成为有效防范和应对有毒动植物食物中毒事件、减少危害与死亡的重要手段。
一、春夏季:河豚毒性最强,毒蕈大量生长
春夏季大多数动物处于繁殖季节,大量植物生长旺盛,部分有毒动植物也于该时期大量出现,包括河豚、毒蕈、有毒贝类、珊瑚鱼、蟾蜍等。
(一)河豚鱼:不吃河豚不拼死。
河豚又名河鲀、鲀鱼、吹肚鱼、鸡泡鱼等,在我国沿海各地及长江下游均有出产,在淡水、海水中均能生活。广东省渔民捕获的常见天然河豚鱼鲜或冰鲜主要有弓斑东方鲀、铅点东方鲀、棕斑腹刺鲀、暗鳍腹刺鲀。
河豚味道鲜美,但因其含有剧毒的河豚毒素,民间自古就有“拼死吃河豚”的说法。河豚毒素存在于河豚的卵巢、肝脏、肠、血液和皮肤,其中以卵巢毒性最强,肝脏次之。该毒素耐高温,100℃加热4小时才可被破坏;对盐类稳定,以浓度为30%的盐腌渍1月,仍显毒性。每年春季为河豚卵巢发育期,毒性最强,0.5毫克即可致人死亡。通常情况下,河豚肌肉大多不含毒素或仅含少量毒素,但产于南海的河豚肌肉中也含毒素。不同品种的河豚含毒量差异很大,其毒性和毒素成分可因季节、水域及河豚鱼个体差异而有所不同。
河豚毒素可直接作用于胃肠道引起局部刺激症状,其被机体吸收入血后,能迅速使神经末梢和神经中枢麻痹。河豚毒素中毒发病急速而剧烈,潜伏期一般在10分钟至3小时,中毒者起初感觉手指、口唇和舌有刺痛,然后出现恶心、呕吐、腹泻等胃肠症状;同时伴有四肢无力、发冷、口唇、指尖和肢端知觉麻痹,并有眩晕;重者瞳孔及角膜反射消失,四肢肌肉麻痹,以致身体摇摆、共济失调,甚至全身麻痹、瘫痪,最后出现语言不清、血压和体温下降,往往预后较差。
河豚毒素中毒尚无特效解毒药,一般以排出毒物和对症处理为主,主要包括催吐、洗胃、导泻,及时清除未吸收毒素;大量补液及利尿,促进毒素排泄;支持呼吸、改善循环。公众如进食河豚鱼或可能含有河豚鱼毒素的动物后,在感觉出现口唇、舌尖麻痹等初期不适症状,且意识尚清醒的情况下,首先应自行催吐,使用手指,按压舌根,并碰触扁桃体,刺激咽喉部,产生呕吐反应,最大限度排除体内有毒的物质。同时拨打120急救电话,等待医疗机构救援。
河豚毒素中毒多发生于沿海居民中,以春夏季发生中毒的次数、中毒人数和死亡人数为最多。引起中毒的有河豚鲜鱼、内脏,以及冷冻的河豚和河豚干,主要来源于市售、捡拾、渔民自行捕获,捕鱼时河豚与其他鱼类混杂捕捞进而误食引发的河豚中毒事件时有报道。
河豚毒素一直以来被认为是河豚鱼本身的代谢产物或基因产物,但近年来的研究成果表明,河豚毒素由细菌产生,经食物链作用传递到动物体内,部分其它鱼类和腹足类软体动物,如云斑裸颊虾虎鱼、织纹螺等,以及一些海生、河生动物,如某些蟾蜍、蝾螈、蓝环章鱼等,也含有该毒素,也会引起河豚毒素中毒。
有效的预防措施莫过于“不尝河豚不拼死”,除谨慎辨识,尽量避免进食河豚鱼和可能含有河豚毒素的动物外,还应尽可能通过有规范进购途径、能够有效溯源的市场购买鱼类等水产品,避免混入有毒鱼类造成误食。
  |
|||||||||||||||||||||||||||||||||||||||
|
河豚鱼 织纹螺 |
|||||||||||||||||||||||||||||||||||||||
|
| |||||||||||||||||||||||||||||||||||||||
|
云斑裸颊虾虎鱼
(二)毒蕈:自行采摘风险大。 毒蕈是指含有不同类型毒素的大型真菌,也称毒蘑菇。不同类型的毒蕈含有不同的毒素,主要包括胃肠毒素、神经精神毒素、溶血毒素、肝肾毒素以及类光过敏毒素等,也有一些毒蕈同时含有多种毒素。 春夏季雨后、气温上升时,毒蕈迅速生长,中毒常常是由于人群不能有效区分毒蕈和食用蕈而自行采摘食用引起。我省是国内发生毒蕈中毒事件较多的省份之一。 毒蕈中毒根据毒素的不同,临床表现也各不相同,一般表现为胃肠型(胃肠炎反应,表现为剧烈恶心、呕吐、阵发性腹痛等)、神经精神型(轻度胃肠反应,流涎、流泪、大量出汗、瞳孔缩小、脉缓等明显的副交感神经兴奋症状,病情严重者可有精神兴奋或抑制、精神错乱、谵妄、幻觉、呼吸抑制等表现)、溶血型(红细胞大量破坏引起急性溶血,主要表现出胃肠炎反应,进而出现溶血性黄疸、肝脾肿大,少数病人出现血红蛋白尿)、肝肾损害型(损害人体肝、肾、心脏和神经系统,对肝脏损害最大,可导致中毒性肝炎,病情凶险复杂,病死率极高)和类光过敏型(出现类似日光性皮炎症状,身体暴露部位出现明显肿胀、疼痛)。 毒蕈中毒的急救原则是及时催吐、洗胃、导泻、灌肠,确保迅速排出毒物。现场急救要注意判断是否为毒蕈中毒及毒蕈类型,保留样品供专业救治参考,及时催吐,大量饮用温开水或稀盐水,其间如发生反复呕吐,要及时补液,防止体液丢失过多造成休克。临床上针对不同型别的毒蕈毒素中毒情况,采取不同的治疗方案,通常胃肠型可按一般食物中毒处理,神经精神型采用阿托品治疗、溶血型采用肾上腺皮质激素治疗、肝肾型可用二巯基丙磺酸钠治疗。 民间部分经验指出,在阴暗肮脏处生长、色彩鲜艳、形状怪异、分泌物浓稠易变色、有辛辣酸涩等气味的蕈类一般为毒蕈,但部分毒蕈和食用菌在宏观特征上没有明显区别,至今尚未找到快速可靠的毒蕈鉴别方法,因而人们误食毒蕈引发中毒的事件仍时有发生,有效预防毒蕈中毒的最根本方法是勿在野外自行采摘不认识的蕈类食用。
有毒贝类中最常见的毒素是麻痹性贝类毒素,该毒素是一种毒性极强的海洋毒素,主要来源于海水中的藻类。当有毒藻类被贝类(主要为淡菜、蛤蜊、扇贝等双壳贝类)食入后,其所含有毒物质即进入贝体内呈结合状态,对贝类本身无毒性,当人类食用这些贝类后,毒素可迅速从贝肉中释放入人体并呈现毒性作用。 麻痹性贝类毒素所致中毒主要表现为神经麻痹,潜伏期短,仅数分钟至20分钟,中毒者开始为唇、舌、指尖麻木,随后颈部、腿部麻痹,最后运动失调,可伴有头痛、头晕、恶心和呕吐,最后出现呼吸困难,重症者常在24小时内因呼吸麻痹死死亡。 麻痹性贝类毒素中毒在几乎全球沿海地区都有报道,呈现明显的地区性和季节性,在夏季沿海地区赤潮(大量藻类繁殖使水产生微黄或微红的变色称为赤潮)多发且贝类易捕获时,更易发生此类中毒。 目前对麻痹性贝类毒素中毒尚无有效解毒剂,早期抢救措施是尽早催吐、洗胃、导泻,以及时去除毒素,并对症治疗。 有效的预防措施是在发生赤潮的海域勿捕捞和销售贝类,有条件应尽性预防性监测,即当贝类生长的海水中有大量海藻存在时,定期测定所捕捞贝类中毒素含量。 (四)珊瑚鱼:深海大鱼毒性高。 部分海鱼(珊瑚鱼为主)因含有雪卡毒素而可引发中毒,与麻痹性贝类毒素一样,雪卡毒素也是一种海洋藻类毒素,生活在珊瑚礁周围海域的许多原本无毒的鱼类摄入这类有毒藻类或其他浮游生物,造成雪卡毒素在鱼体内蓄积,并可通过食物链逐级传递。雪卡毒素对鱼类本身并不致病,但可使进食这种鱼类的人中毒。有超过400多种鱼类可能蓄积雪卡毒素,海产市场和餐桌上常见可能含雪卡毒素的鱼类有石斑鱼(如西星斑、燕尾星斑、老虎斑、东星斑、苏眉)、梭鱼、黑鲈和真鲷等。含雪卡毒素的鱼类在我省及南海诸岛等地均有分布。 雪卡毒素是一种脂溶性神经毒素,主要分布于鱼的头部、内脏、生殖器官,尤以内脏中含量为高。雪卡毒素污染的鱼类在感官、嗅觉和味觉上与无毒鱼类无明显差异,加热或冷冻均不能破坏毒素毒性。每年3月-4月鱼群繁殖季节,珊瑚鱼需食多,体态肥,味道最鲜美,但此时其体内积聚的雪卡毒素也最多,风险最大。 雪卡毒素中毒者可出现消化系统、神经系统和心血管系统症状,部分病人会出现特异性的温度感觉倒错特征,表现为手触热物有冷感,放冷水中则有热感或电击样感觉。一般轻度中毒可出现口腔麻木、恶心、呕吐、腹痛、腹泻(主要为水样便)以及知觉麻痹或运动麻痹;中毒严重者出现血压下降,肌肉痉挛渐至运动神经麻痹,可因呼吸麻痹而死亡。 目前尚无特效药物治疗雪卡毒素中毒,急救措施为迅速清除进入人体内已被吸收或尚未被吸收的毒物,如催吐、洗胃、导泻等,补充血容量,纠正水电解质和酸碱平衡失调。 有效的预防措施是尽量避免在3月-4月(繁殖期)购买和进食珊瑚鱼;由于大鱼含毒量较高,因此应避免进食1.5公斤以上的深海珊瑚鱼;避免进食含毒素较多的深海珊瑚鱼头部及内脏(如肝、肠及卵巢)。此外,外购珊瑚鱼等深海鱼类放养15天左右待毒素排除体外后再食用,可减少中毒机会。进食珊瑚鱼时,应避免同时进食花生、豆类食物和饮酒。 (五)蟾蜍:接触误食皆有毒。 蟾蜍也称蟾酥、癞蛤蟆、癞疙瘩、蚧巴子。其皮肤和卵有毒,毒性成分包含生物原胺、蟾蜍毒和蟾毒配基。 蟾蜍可通过口、皮肤、眼或黏膜对人体染毒,皮肤、黏膜接触多因蟾蜍喷射所致。潜伏期一般约1小时;皮肤接触者潜伏期稍长,中毒症状出现较晚。中毒者主要出现头痛、头晕、腹痛、恶心、呕吐、胸闷和四肢麻木,甚至昏迷、死亡;皮肤接触者可引起剥脱性皮炎样改变;毒液误入眼内可引起红肿、视力减退,重者可致失明。 中毒者排除毒物按中毒的一般原则处理,早期治疗以尽快排出毒素为主,可采取的排毒措施包括催吐、洗胃及导泻等,并予对症治疗;如为皮肤接触则尽快用水冲洗;如眼沾污蟾毒,尽快用水冲洗,并可用紫草汁滴眼或冲洗。 由于蟾蜍毒腺和表皮毒液难以清除,应尽可能避免直接接触或进食蟾蜍。
(六)发芽土豆:储存不当毒性显。 土豆也称马铃薯、洋芋、阳芋、荷兰薯,其经长期储存,或储存不当,至发芽或部分变绿时,其中原含有的少量毒性成分龙葵碱可大量增加,尤其在其幼芽和芽眼部分的龙葵碱含量激增,人群食入后可引起中毒,该类中毒在春末夏初季节尤其多发。 龙葵碱对胃肠道粘膜有较强刺激作用,对呼吸中枢有麻痹作用,并能引起脑水肿,充血。此外,对红细胞有溶血作用。发芽土豆中毒一般在进食后10分钟至数小时出现症状,中毒者先有咽喉抓痒感及灼烧感,上腹部灼烧感或疼痛,其后出现胃肠炎症状,剧烈呕吐、腹泻,可导致脱水、电解质紊乱和血压下降;此外,还可出现头晕、头痛、轻度意识障碍、呼吸困难;重者可因心脏衰竭、呼吸中枢麻痹死亡。 发芽土豆中毒急救应立即催吐,并及时寻求医疗救治,临床治疗应尽快洗胃、导泻,并予对症处理。 有效预防发芽土豆中毒的措施包括:低温贮藏,避免阳光照射,防止土豆发芽;不吃发芽过多、表皮呈黑绿色的土豆;发芽较少的土豆应彻底挖去芽眼,将芽眼周围表皮削掉去除,并浸泡半小时以上,弃去浸泡水,再加水煮透,倒去汤汁才可食用;土豆中的毒素遇醋酸可分解为无毒物质,因此在烹调土豆时加少许米醋可去毒;此外,发芽土豆的烹调应以煮、炖、红烧为宜,而不宜炒食。
二、夏秋季:鱼致组胺中毒,植物陷阱重重 夏秋季,有毒植物大多在此期成熟,因而有毒植物中毒较为常见,与文献报道的有毒植物食物中毒事件大多集中于每年第二、第三季度发生的特征一致。 (一)鲐鱼:腐败鱼体致过敏。 鲐鱼为海产鱼类中的“青皮红肉鱼”,该类鱼种还包括鲣鱼、参鱼、鱼师鱼、竹夹鱼、金枪鱼等,这类鱼的主要特点是鱼体中含有较多的组氨酸。当鱼体不新鲜或腐败时,自溶作用产生,组氨酸即被释放出来,可被污染鱼体的细菌产生的脱羧酶脱羧基,形成大量的组胺,主要集中在鱼体肌肉中。当每100克鱼体中组胺含量超过200毫克时,即可引起进食者中毒。除海产鱼类外,也曾见进食虾、蟹后发生组胺中毒的报道。 组胺是一种生物胺,可致人体过敏反应,主要作用于呼吸和循环系统。组胺所致中毒为过敏反应,以发病急、症状轻、恢复快为特点。人们若进食组胺含量较多的鱼,在进食后10分钟到两小时内可出现面部、胸部及全身皮肤潮红和热感,全身不适,眼结膜充血并伴有头痛、头晕、恶心、腹痛、腹泻、心动过速、胸闷、血压下降、心律失常,严重者甚至可出现心脏骤停;有时可出现荨麻疹,咽喉烧灼感,个别患者可出现哮喘。 组胺中毒主要发生在夏秋季,与气温较高、鱼类容易发生腐败变质,组氨酸易于分解形成组胺有关。 组胺中毒为过敏性食物中毒,如在进食海产鱼类后出现过敏症状,应及时就医。急救一般采用抗组胺药物和对症治疗,常用口服盐酸苯海拉明,或静脉注射10%葡萄糖酸钙,同时口服维生素C。 有效的预防措施包括:一是消费者自行采购时不要买鱼眼变红、颜色发暗、肉无弹性的鱼,避免食用不新鲜或腐败变质的鱼类食品。二是鱼类食品必须在冷冻条件下贮藏和运输,冰鲜鱼类应贮存在4℃或以下,冷藏鱼类则贮存在零下18℃或以下。三是买鱼后要及时进食或将鱼腌制(腌鱼时要把鱼背劈开,一般两斤重的鱼,至少用半斤以上的盐以确保腌透)。对于易产生组胺的青皮红肉鱼类,家庭在烹调前可采取一些去毒措施。首先应彻底刷洗鱼体,去除鱼头、内脏和血块,然后将鱼切成两半后以冷水浸泡几个小时。在烹调时加入少许醋,可使鱼中组胺含量下降65%以上。尽可能采用红烧、清蒸或酥焖的方法烹制,不宜使用油煎、油炸的方法。四是组胺中毒与个人体质过敏性有关,因此过敏体质或有过敏性疾病的人应尽量避免进食青皮红肉鱼。
(二)大茶药:艳丽外表藏杀机。 大茶药也称“断肠草”,其全株有剧毒,根、嫩叶尤毒,主要有毒成分为钩吻生物碱。大茶药在我国历代本草中均列为毒品,剧毒,并可迅速致死。一般不作药用,但有些地区仍用来治疗风湿痹痛等难症。极少量大茶药的叶混入蔬菜而误食,或药用过量,或服毒自杀等往往造成死亡。 大茶药广泛分布于我省山区,其外表酷似金银花,且常与药食同源的五指毛桃、鸡血藤、金银花等植物混生,因不能辨识采摘后误食所致中毒常见报道。2012年在我省梅州、韶关等地区发生4起大茶药中毒事件,多为自行采摘误食所致,造成16人中毒,4人死亡。 口服大茶药中毒潜伏期短,可立即出现症状。其钩吻生物碱对神经系统的作用很强,主要症状有眩晕、言语含糊、肌肉松弛无力、吞咽困难、呼吸肌麻痹、共济失调、昏迷,还可见复视、散瞳、眼睑下垂等,甚至出现沉睡;消化系统症状包括口腔、咽喉灼痛,恶心、呕吐、腹痛、腹泻或便秘等;循环和呼吸系统症状包括面红、早期心跳缓慢,呼吸快而深,继之心搏加快、呼吸慢而浅、不规则,渐至呼吸困难和麻痹,体温及血压下降、四肢冰冷、面色苍白、虚脱,最终因呼吸麻痹在1小时-8小时内死亡。 目前大茶药中毒尚无特效疗法,常规应及时催吐、洗胃、导泻、利尿,可服用活性炭吸附毒物,此外予对症支持治疗。有报道民间验方用新鲜羊血趁热灌服解毒,疗效佳。但发生此类中毒,还是应及时拨打120急救电话寻求医疗救援。 有效的预防措施是勿野外自行采摘和服食不能有效辨识的植物,尤其是此类外表美观的植物,往往可能暗藏杀机,仅可远观而不可亵玩。
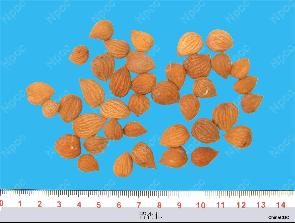
(三)杏仁:杏子成熟杏仁毒。 苦杏仁是一种含氰苷类食物,其所引起的中毒,是含氰苷类食物中毒。含有氰苷且能引起含氰苷类食物中毒的食物还包括桃仁、李仁、枇杷仁、樱桃仁,木薯等。 苦杏仁中毒多发生在杏子成熟的初夏季节,儿童中毒多见,主要因为儿童不了解苦杏仁毒性而进食后引起的中毒;成人可能因进食加工不彻底、毒素未完全消除的凉拌杏仁造成中毒。 氰苷的毒性主要由经果仁所含水解酶水解释放出的氢氰酸体现,中毒者可出现口中苦涩、流涎、头晕、头痛、恶心、呕吐、心悸、四肢无力等;较重者胸闷、呼吸困难、呼吸时可嗅到苦杏仁味;严重者意识不清、呼吸微弱、昏迷、四肢冰冷、常发生尖叫,继之意识丧失、瞳孔散大、对光反射消失、牙关紧闭、全身阵发性痉挛,最后因呼吸麻痹或心脏停搏而死亡;此外还可引起多发性神经炎。木薯中毒表现与苦杏仁相似。 苦杏仁中毒急救以催吐、解毒和对症治疗为原则,早期应采用催吐、洗胃、导泻,以及口服吸附剂和胃粘膜保护剂,尽快清除未吸收毒物。 避免中毒的有效手段是勿进食苦杏仁等果仁,包括干炒果仁。或采取去毒措施,即加水煮沸使苦杏仁的氢氰酸挥发;如为木薯,由于其所含氰苷90%存在于皮内,因此食用前去皮、蒸煮也可使有毒的氢氰酸挥发。
曼陀罗在广东也称“闹羊花”,全草有毒,广泛分布于温带至热带地区,常生于村边、路边、草地,其中毒主要为误食曼陀罗种子、果实、叶、花所致,以种子毒性最大,嫩叶次之,干叶毒性比鲜叶小。有毒成分主要包括东莨菪碱、莨菪碱、阿托品等生物碱,总生物碱含量在开花末期最高,到种子成熟时迅速下降,种子中还可分离出血球凝集素。2013年1月,惠州市区下角某小区一家四口因喝下用曼陀罗干花熬制的汤,均出现急性中毒。 曼陀罗中毒潜伏期短,一般在进食果实后半小时,甚至20分钟内出现症状,最迟不超过3小时。中毒剂量因毒性进入途径、年龄及健康状况而异。成人食果3枚即可中毒;儿童较敏感,进食量在成人的三分之一,即3粒—4粒种子即可中毒,多为急性突然发病。 中毒主要表现为副交感神经系统抑制,可呈现口干、吞咽困难、声嘶、皮肤潮红、发热、心率加快、呼吸加深、瞳孔散大、头痛、头晕、视物模糊等;并表现出中枢神经系统兴奋,呈现胡言乱语、共济失调、步态不稳、意识模糊、谵妄、大小便失禁、烦躁不安、肌肉抽搐等;严重者进一步发生昏迷,终可因呼吸、心脏衰竭而死亡;儿童中毒有嗜睡现象。 曼陀罗中毒急救应及时洗胃、导泻、灌肠,静脉输液、利尿以加速毒物排泻,并予对症治疗。 防范中毒要注意勿随意采摘、食用不了解习性的植物果实、种子、花朵;如出现可疑中毒情况,应及时寻求医疗救治。
三、秋冬季:菜豆积聚毒素,土豆发芽产毒 秋冬季仍以有毒植物性食物中毒为多发,其中最常见的为四季豆等菜豆类中毒。 (一)四季豆、面豆:煮熟煮透最关键。 四季豆别名刀豆、云扁豆、白云豆,其含有皂甙和红细胞凝集素两种有毒物质,摄入未煮熟煮透的四季豆,皂甙可对消化道粘膜产生强刺激作用,引发胃肠炎症状,而红细胞凝集素则产生凝血作用,从而引起中毒。 四季豆中毒潜伏期一般为30分钟至数小时。主要为恶心、呕吐、腹痛、腹泻等胃肠炎症状,同时伴有头痛、头晕、冷汗等神经系统症状,有时伴四肢麻木、胃烧灼感、心慌和背痛等。 四季豆中毒应先自行催吐,并及时就医。轻者予催吐、洗胃、输液、对症治疗,重症者应同时采取护肝、护胃支持治疗。 高温可彻底破坏皂甙和红细胞凝集素的毒性,因此有效预防四季豆中毒的方法是彻底煮熟煮透四季豆。在购买时,注意勿选老的四季豆;在烹调前,把毒素含量较多的四季豆两头和豆荚去除;在烹调四季豆时,每一锅豆的量不应超过锅容量的一半,用油炒过后,加适量的水,加上锅盖焖10分钟左右,并用铲子不断地翻动四季豆,使它受热均匀,并使其外观失去原有的生绿色,进食时无豆腥味,也就不会引发中毒。秋末菜豆积聚毒素最多,此期应尽量减少此类菜豆的摄入。 面豆也称猫儿豆、东北油豆、扁豆等,外观绿色,部分豆体有红色线纹。面豆含有甙类生物毒素,如烹调不当,未煮熟煮透,也可导致食物中毒。面豆中毒潜伏期多为30分钟至5小时,发病初期多感胃部不适,继而以恶心、呕吐、腹痛为主,部分病人可有头晕、头痛、四肢麻木等症状,体温一般正常,病程为数小时或1天-两天,恢复快,愈后良好。 预防面豆类食物中毒与预防四季豆中毒一样,关键在于煮熟煮透。加工新鲜面豆要连角皮煮熟,剥去有毛的表皮,同时去除角皮内角质化的一层内皮,并置冷水中浸泡3昼夜,多次换水;加工干面豆则需要浸泡5个-8个昼夜。
黄花菜又名金针菜、柠檬萱草,新鲜黄花菜内含有少量秋水仙碱,该物质在通过胃肠道吸收后,可被氧化成有剧毒的二秋水仙碱,如进食大量未经煮泡去水或急火加热不彻底的鲜黄花菜,可引起以消化道症状为主的中毒反应,中毒者表现出恶心、呕吐、腹痛、腹泻、口渴、腹胀等症状,严重者可有血便、血尿或无尿。 鲜黄花菜中毒,大多发生在每年6月—7月黄花菜成熟季节,文献报道,每次食用鲜黄花菜超过100克(秋水仙碱量达0.1毫克—0.2毫克)即可引起中毒,成人秋水仙碱致死量为6毫克—7毫克,如果摄入的鲜黄花菜内所含秋水仙碱接近此量,将危及中毒者的生命。 在短时间内因误食鲜黄花菜中毒后,应立即催吐、洗胃、导泻,临床治疗上予对症处理,对重症患者应监测心、肝、肾功能,并尤其重视肾功能状况。 防范鲜黄花菜中毒可根据其所含有毒成份的特性采取措施。鲜黄花菜中的秋水仙碱易溶于水,在食用前数小时,用冷水浸泡鲜黄花菜两小时以上,期间换一次水为宜;或用沸水灼一次后再用冷水浸泡两小时。烹调时放入沸水中煮后弃水,捞出再加温至熟后方可食用。50克鲜黄花菜大约含有0.1毫克秋水仙碱,该剂量尚不会引起中毒,因此每次食用鲜黄花菜应不超过50克。
(三)白果:生吃白果会中毒。 白果为银杏科植物银杏的种子,其味香甜,果实在每年10月—11月成熟采收,可以煮或炒食,具有祛痰止咳润肺定喘等功效,但生食或大量进食均可引起中毒,其主要有毒成分为银杏酸和银杏酚,一般中毒剂量为10粒—50粒,中毒在儿童多见。 白果中毒症状往往发生在进食白果后1小时—12小时,主要表现出恶心、呕吐、腹痛、腹泻、头疼、恐惧感、惊叫、抽搐、昏迷,重症者可致死亡。白果中毒急救仍以催吐、洗胃、灌肠等去除未吸收毒素的措施为主,临床治疗主要为对症处理。 为预防白果中毒,熟食、少食是其根本方法。若生食,确保去壳去红软膜、去心(胚芽),成人进食量控制在5粒—7粒,儿童根据年龄体重每次控制在2粒—5粒,隔4小时后可再次进食。熟食食用量应控制在每次20粒—30粒,若去壳、去红软膜、去胚煮食,则数量稍多也不会发生中毒。
(四)桐油果:误食桐油损肝肾。 桐油果为桐油树的果实,内含桐油,桐油种子可以榨取桐油,是制造油漆、油墨的主要原料。桐油毒性较大,临床上作外用,禁忌内服。桐油果中毒往往为误食所致,因其味与花生相似,误食在儿童中多见。 桐油果中的桐油对黏膜有刺激性,吸收后对肝、肾造成损害,中毒严重者可致死亡。误食桐油果后大多在两小时内出现中毒症状,潜伏期最短者为40分钟,少数在4小时左右。临床表现主要为恶心、频繁的呕吐;其次为腹痛,头痛,头晕,呼吸困难,四肢抽搐,手足麻木、发冷,呕血、便血,发烧;严重者出现昏迷和喉肌痉挛。实验室检查提示,部分中毒病例肾脏有轻度损害,中毒者如原有疾患,中毒可加剧症状并改变肝脏功能。 误食桐油果导致的急性中毒急救包括中毒者自行刺激咽部催吐,予温水洗胃,灌入稠米汤、藕粉或稀面糊以保护胃黏膜,静脉补液,纠正水与电解质紊乱,并予对症处理。有效防范中毒的手段是注意辨识,避免儿童采食。
| |||||||||||||||||||||||||||||||||||||||





























 北湖院区:南宁市西乡塘区北湖北路45号
北湖院区:南宁市西乡塘区北湖北路45号






